Le système visuel
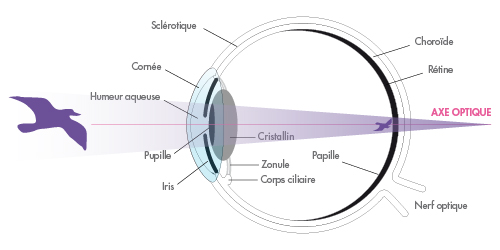
Les défauts de la vision
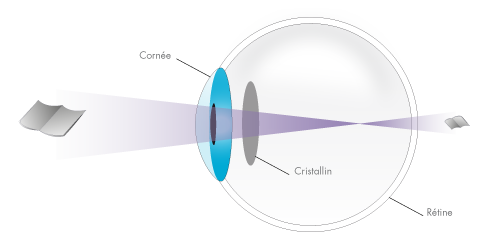
LA PRESBYTIE
Symptôme : Votre vision de près devient progressivement floue après 45 ans quelle que soit votre vision initiale. Cause : La presbytie est due à une diminution du pouvoir accommodatif de l’œil (processus équivalent à l’autofocus de l’appareil photographique). Cette diminution touche tout le monde et débute vers 45 ans en moyenne. Elle est liée au grossissement et au durcissement du cristallin qui devient moins déformable. Elle augmente par paliers et se stabilise avant 60 ans. Traitement : Correction optique par lunettes progressives (ou lunettes à double foyer, ou lunettes de loin plus lunettes de près), lentilles multifocales, ou par certaines techniques de laser Eximer.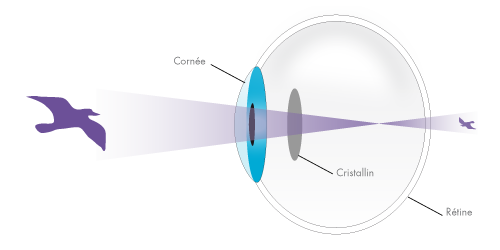
L’HYPERMÉTROPIE
Symptôme : L’hypermétropie rend initialement la vision floue de près, puis floue de loin avec l’âge. L’œil non ou mal corrigé fait d’importants efforts d’accommodation, ce qui provoque généralement une fatigue visuelle et des maux de tête. Cause : Votre œil est trop court et/ou la courbure de votre cornée trop plate. Par conséquent, l’image se forme en arrière de votre rétine. Traitement : Correction optique par lunettes ou lentilles convexes, correction au laser Eximer par technique PRK ou Lasik en fonction de l’importance de l’hypermétropie.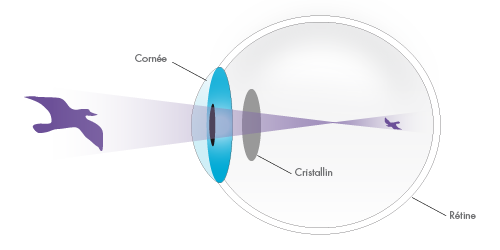
LA MYOPIE
Symptôme : La myopie rend la vision floue de loin et nette de près. Cause : Votre œil est trop long et/ou votre cornée trop bombée. Par conséquent, l’image se forme en avant de la rétine. Traitement : Correction optique par lunettes ou lentilles concaves, correction au laser eximer par technique PRK ou Lasik en fonction de l’importance de la myopie.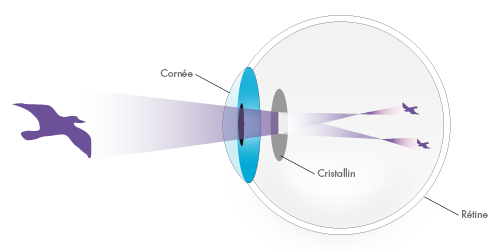
L’ASTIGMATISME
Symptôme : Si vous êtes astigmate, votre vision est trouble de près comme de loin. L’astigmatisme peut se surajouter à une myopie ou une hypermétropie. Cause : Votre cornée est déformée dans un axe. L’image se forme sur deux plans décalés. Traitement : Correction optique par lunettes ou lentilles toriques, correction au laser Eximer par technique PRK ou Lasik en fonction de l’importance de l’astigmatisme.Les maladies liées à la vue
LA CATARACTE
L’opération de la cataracte est la chirurgie la plus pratiquée en France avec plus de 750 000 actes par an. La chirurgie constitue le seul moyen d’améliorer une vision modifiée par la cataracte. Cause : La cataracte correspond à l’opacification du cristallin. Le cristallin est une lentille de 11 millimètres de diamètre située à l’intérieur de l’œil derrière l’iris. Il joue le même rôle qu’un objectif d’appareil photographique. Il est normalement translucide. Avec le temps, le cristallin se déshydrate, durcit et s’opacifie jusqu’à provoquer une gêne visuelle : c’est la cataracte. Elle atteint plus d’une personne sur cinq à partir de 65 ans, plus d’une sur trois à partir de 75 ans et près de deux sur trois après 85 ans. Symptôme : Effet de brouillard visuel, éblouissement à la lumière vive, éblouissement à contre-jour, éblouissement lors du passage de la lumière à l’obscurité et inversement, halo autour des lumières, vision terne et manquant de luminosité, et enfin parfois une vision double. Évolution : La cataracte évolue généralement de façon progressive et entraîne une baisse de vision qui peut s’étendre sur plusieurs années. Elle peut parfois être plus rapide (quelques mois). Habituellement, la vision de loin est atteinte en premier. La gêne à la lecture est plus tardive. Un changement de lunettes ne pourra pas améliorer cette mauvaise vision puisqu’il s’agit d’un obstacle visuel à l’intérieur de l’œil. La chirurgie est le seul traitement possible de la cataracte. Indications : L’intervention est indiquée lorsque le patient ne voit plus suffisamment bien ou confortablement. L’importance de la gêne n’est pas la même pour tout le monde. Le bon moment pour opérer dépend donc d’une décision prise par le médecin ophtalmologiste et par le patient lui-même. Traitement : L’opération s’effectue le plus souvent en ambulatoire, sous anesthésie locale (gouttes anesthésiantes). L’intervention se déroule sous microscope et consiste à ouvrir la capsule du cristallin pour en retirer le cristallin opaque avec une sonde à ultrason : c’est la phakoémulsification. Un cristallin artificiel transparent appelé implant est mis en place pour compenser le rôle optique du cristallin. Les incisions sont petites (environ 2,2 millimètres) et auto étanches. Quelques gouttes d’antibiotiques et d’anti-inflammatoires sont instillées après l’intervention. L’acte chirurgical dure quinze minutes environ. On opère d’abord un oeil, puis l’autre dans un deuxième temps si nécessaire. Implants : Les implants sont de petites lentilles souples en acrylique ou en silicone. Différents types d’implants sont disponibles : > Les implants « monofocaux » permettent de restaurer la vision de loin ou de près. > Les implants « multifocaux » permettent de restaurer la vision de près, la vision intermédiaire et la vision de loin. De plus ces implants peuvent être « toriques » s’il existe un astigmatisme significatif. Le calcul exact de la puissance de cet implant est déterminé par une échographie de l’œil ou biométrie. Ceci permet parfois de venir corriger une myopie, une hypermétropie ou un astigmatisme existant préalablement à la cataracte. Avenir : De nouvelles techniques voient le jour dans la chirurgie de la cataracte. > Un laser appelé femtoseconde permet de réaliser certaines étapes de l’intervention (incisions cornéennes, ouverture de la capsule et émulsification du cristallin) afin d’en augmenter encore la précision et la sécurité. Son utilisation en pratique courante n’est pas encore possible. > De nouveaux implants préservant l’accommodation sont testés actuellement. Le cabinet Ophtalmocéan vous remettra une fiche d’information concernant les suites opératoires, la surveillance post opératoire, les complications possibles ainsi que les modalités de correction visuelle post opératoires. Pour compléter votre information : Vidéo sur la cataracteLE GLAUCOME
Le glaucome chronique est une neuropathie optique progressive. Elle survient le plus souvent chez l’adulte et nécessite un dépistage précoce. C’est une des causes les plus fréquentes de cécité dans les pays développés. La maladie touche souvent les deux yeux. On retrouve parfois des facteurs familiaux, héréditaires, augmentant le risque d’avoir un glaucome. Le glaucome chronique est non douloureux et ne provoque pas de baisse de l’acuité visuelle pendant un long moment de sa progression. En l’absence de traitement, il provoque une atrophie lentement progressive du nerf optique qui se manifeste d’abord par un rétrécissement du champ visuel, puis une baisse de l’acuité visuelle jusqu’à la cécité. Seul son dépistage, systématique à partir d’un certain âge, peut permettre à votre ophtalmologiste d’en reconnaître les premiers signes et de vous proposer un traitement et une surveillance adéquats. Les premiers symptômes faisant évoquer à votre ophtalmologiste l’éventualité d’un glaucome sont les anomalies du nerf optique visibles au fond d’œil et/ou une augmentation de votre pression intraoculaire. D’autres examens seront nécessaires pour confirmer le diagnostic : > L’OCT (tomographie à cohérence optique) : C’est l’analyse de la structure du nerf optique et de l’épaisseur des fibres optiques. > Le champ visuel : Il évalue le retentissement fonctionnel de l’atteinte du nerf optique. > La photographie du nerf optique : Elle permet de le surveiller d’un examen à l’autre. > La pachymétrie : C’est la mesure de l’épaisseur de la cornée. Elle permet d’apporter un facteur correctif aux mesures de la pression oculaire. > La gonioscopie : C’est l’analyse de l’angle iridocornéen qui précise si l’angle est ouvert ou fermé, ce qui a une incidence pour le traitement. Si le diagnostic est confirmé par ces examens complémentaires, un traitement médical par un ou plusieurs collyres à instiller dans l’œil est prescrit. Une surveillance est ensuite nécessaire tous les six mois ou tous les ans afin de s’assurer que le glaucome est stabilisé. S’il ne l’est pas, d’autres traitements peuvent être nécessaires, comme un traitement au laser ou une intervention chirurgicale.LA DMLA (Dégénérescence Maculaire Liée à l’Âge)
La macula correspond à la partie centrale de la rétine qui contient les photorécepteurs nécessaires à la vision de la précision et des couleurs. La DMLA est une maladie dégénérative de la macula. Elle débute le plus souvent à partir de 60 ans. Elle abaisse l’acuité visuelle centrale de façon chronique et évolutive. Elle peut aboutir à une perte d’autonomie par impossibilité de lire ou de conduire. Même si elle est invalidante, elle n’entraîne jamais de cécité totale. La DMLA est une maladie fréquente qui peut être mieux prise en charge si elle est dépistée tôt. Des facteurs de risque ont été établis : l’âge, les antécédent familiaux de DMLA, le tabagisme, l’obésité, l’exposition prolongée au soleil ainsi que des facteurs nutritionnels. Symptômes Les symptômes qui doivent faire consulter un ophtalmologiste sont : > Baisse rapide de l’acuité visuelle > Apparition d’une tache grise ou noire dans le champ de vision central > Déformation de l’image, des visages ou des lignes de lecture > Diminution de la sensibilité aux contrastes Un test simple de dépistage est le test d’AMSLER qui consiste à tester sa vue sur une grille en vision de près (40 cm), œil par œil, à la recherche des symptômes énoncés ci-dessus. Une consultation en urgence est recommandée en cas de trouble évocateur.
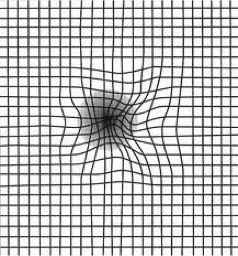
Formes de DMLA
Il existe deux formes cliniques principales de DMLA : la forme sèche (ou atrophique) et la forme humide (ou exsudative).
> La DMLA atrophique est lentement évolutive et peut aboutir à la perte définitive de la vision centrale. Elle est actuellement non curable mais une supplémentation nutritionnelle adaptée pourrait ralentir son évolution.
> La DMLA exsudative est une atteinte des cellules de la macula provoquée par des vaisseaux sanguins anormaux sous la rétine. Ces vaisseaux ont des défauts de perméabilité et une croissance anarchique. Cette forme de la maladie entraîne de façon brutale ou rapidement progressive une baisse de la vision ou des déformations des lignes ou objets : ces symptômes doivent déclencher une consultation urgente auprès d’un ophtalmologiste.
Votre ophtalmologiste réalisera un bilan diagnostique comprenant l’examen du fond d’œil, un OCT (comme un scanner fin de la rétine) et éventuellement une angiographie rétinienne à la fluorescéine (photos du fond d’œil avec injection de colorant).
Prise en charge
> Forme atrophique ou sèche : Cette forme ne nécessite pas dʼinjection intravitréenne. Son évolution est plus lente et sa prise en charge repose sur une nutrition optimisée de la macula par des compléments alimentaires ainsi que la correction de facteurs de risque comme le tabac et lʼhypertension artérielle. Une surveillance régulière est également recommandée mais à une fréquence moindre.
> Forme exsudative ou humide : Le traitement le plus fréquemment administré consiste en des injections intravitréennes d’anti VEGF (Vascular Endothelial Growth Factor) qui neutralisent le ou les vaisseaux anormaux de la macula. La prise en charge précoce donne les meilleures chances de préserver sa vision. Ce traitement nécessite un suivi régulier et, parfois, de nombreuses injections sont nécessaires (jusqu’à une injection par mois).
Pour compléter votre information : Vidéo sur la DMLA
> Les hallucinations visuelles liées à la DMLA: le phénomène de Charles Bonnet. Ce sont des hallucinations que l’on retrouve dans les maladies oculaires avec baisse importante de la vision. Vous pouvez regarder et écouter cette video sur ce symptôme bénin en cliquant ici
LA RÉTINOPATHIE DIABÉTIQUE
Cette maladie constitue une complication du diabète. Elle est favorisée par un équilibre imparfait de la glycémie. Son apparition marque un tournant évolutif de la maladie. La rétinopathie diabétique peut toucher le centre de la rétine, c’est la maculopathie diabétique, ou le périphérique de la rétine, c’est la rétinopathie diabétique périphérique. Symptômes Les symptômes de la maladie varient selon la zone de la rétine atteinte. L’atteinte de la macula peut provoquer une baisse d’acuité visuelle de près et/ou de loin, des déformations ou une tache dans la vision centrale. L’atteinte de la rétine périphérique provoque une baisse globale de la vision, surtout dans les faibles éclairages et parfois dans le champ de vision périphérique. Outils de diagnostics Les outils de diagnostics utilisés pour faire un bilan de rétinopathie diabétique sont : le fond d’œil, lʼOCT et lʼangiographie. Pour la réalisation du fond d’œil, votre ophtalmologiste doit réaliser une dilatation pupillaire grâce à des collyres mydriatiques (le plus souvent Mydriaticum ou Néosynephrine). Ces collyres provoquent un trouble visuel ainsi qu’un trouble de l’accommodation durant plusieurs heures. La conduite des véhicules est donc formellement déconseillée à la suite de cet examen. Diabète Il est important pour l’ophtalmologiste de connaître l’équilibre du diabète, ainsi que les traitements généraux instaurés par le diabétologue. C’est l’hémoglobine glyquée ou glycosylée (HbA1c) qui constitue le marqueur déterminant pour le suivi ophtalmologique du diabète. Il faut donc connaître la valeur de cette hémoglobine glyquée lors de la consultation. En fonction des facteurs de risques et du type de diabète, un calendrier de consultations est proposé. Il peut varier, allant d’une consultation tous les 3 mois (en cas de déséquilibre majeur du diabète) à une consultation tous les 2 ans. Pour compléter votre information : Vidéo sur la rétinopathie diabétiqueLE CHALAZION
Le chalazion est le résultat de l’inflammation et de l’enkystement d’une ou plusieurs glandes de Meibomius au niveau de la paupière. Ces glandes produisent des lipides dont le rôle est d’éviter que le film lacrymal ne s’évapore trop vite. Il arrive qu’elles se bouchent au niveau de leur orifice d’excrétion, en raison d’un sébum trop épais qui ne parvient pas à s’évacuer. Les glandes ont alors tendance à gonfler et peuvent se surinfecter.
La sécheresse oculaire, certaines pathologies auto immunes ou l’acné rosacée sont des facteurs favorisant la survenue de chalazion.
Pour compléter votre information et comprendre le traitement du chalazion : Vidéos sur le chalazion

